
注意力缺陷过动症(ADHD)治疗
 simplypsychology.org/treatment-for-adhd.html
simplypsychology.org/treatment-for-adhd.html
注意力缺陷/过动症(ADHD) 是一种常见的神经发育障碍,通常在儿童期诊断,且往往持续到青少年和成人期。ADHD的核心症状 包括注意力不集中、过动和冲动,这些症状会干扰多个领域的功能和发展。
大约5-7%的学龄儿童和4%的成人符合ADHD的诊断标准。然而,更多人群也会面临影响日常生活的注意力困难和过度活跃/冲动行为。

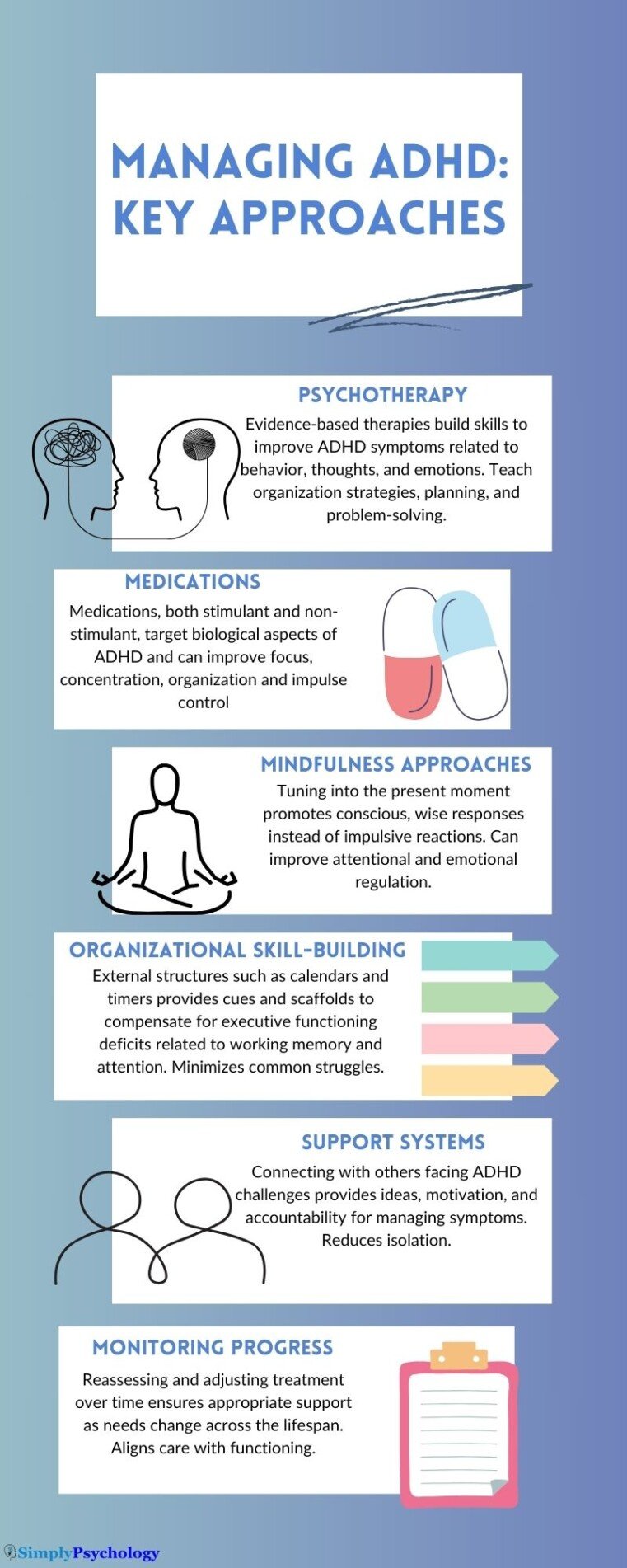
接受ADHD治疗非常重要,因为它有助于改善注意力、组织能力、情绪调节和动机。药物治疗和心理治疗提供应对策略,帮助更有效地管理症状,从而在学校、工作、人际关系和整体健康方面取得更好的结果。
有效的治疗对于管理那些干扰个人、社会、学术和职业功能的ADHD症状至关重要,例如情绪失调、情绪波动和执行功能障碍。
本文概述了ADHD的基于证据的药物和非药物治疗方法,并介绍了监测注意事项及需要特殊治疗方法的特殊患者群体。
药物治疗
对于儿童(6岁以上)、青少年和成人,建议使用兴奋剂药物作为ADHD的首选治疗方法(虽然它们可能有副作用,并且并非适用于所有人)。
兴奋剂通过增加大脑中神经递质多巴胺和去甲肾上腺素的可用性,改善注意力、组织能力、生产力和冲动控制,从而作用于ADHD的生物学方面。
在选择兴奋剂时,考虑的因素包括所需的症状缓解速度、药效持续时间(需覆盖白天最具干扰性的时段)、给药方式(片剂、贴片、液体)、依从性、可能的副作用以及滥用风险(对成人或青少年来说),这些因素有助于为每个患者确定最合适的药物和剂量方案。
兴奋剂药物类型
以甲基苯idate为基础的兴奋剂
- Ritalin/Methylin – 即释片剂,持续约4小时
- Concerta/Jornay – 缓释胶囊,持续10-12小时
- Daytrana – 经皮贴片,每天更换
- 快速起效的Focalin/Ritalin可以补充长期药物剂量
以右旋安非他命为基础的兴奋剂
- Dexedrine/Zenzedi/Evekeo – 片剂,持续约5小时
- Adderall/Mydayis – 混合安非他命盐,即释(Adderall)或缓释胶囊(Adderall XR, Mydayis)
- Vyvanse – 体内转化的前药,持续超过8小时
- Dyanavel/Procentra – 液体,持续4小时以上
兴奋剂药物的益处
- 改善核心症状 – 提高注意力、集中力、组织能力
- 增强冲动控制,减少过动
- 提升学习、学术生产力和考试表现
- 改善驾驶能力,减少事故风险
可能的不良反应
最常见的:食欲减退、头痛、易怒、失眠、心血管影响——通常是剂量依赖性的,并且对于大多数患者来说随时间推移而减轻。罕见的风险包括长期痛苦的勃起或治疗初期的自杀念头,需要及时就医。
非兴奋剂药物
这些药物具有不同的作用机制,但也作用于ADHD的生物学成分。如果开具这些药物,它们必须每日长期服用,以维持症状缓解。
可选药物包括:
- 阿托莫西汀 – 选择性去甲肾上腺素再摄取抑制剂
- 枸橼酸克隆地平、氯硝西泮 – 激活前额皮质中的α2受体
- 威洛沙汀 – 选择性去甲肾上腺素再摄取抑制剂
- 布洛波恩 – 去甲肾上腺素-多巴胺再摄取抑制剂;非处方用途
大约30%的ADHD患者对兴奋剂反应有限,但通过非兴奋剂药物可以减轻ADHD症状。这些药物也可以与兴奋剂联合使用,或在兴奋剂治疗无效/问题时单独使用。
益处
- 提供替代治疗或补充兴奋剂
- 延长药效覆盖 – 对症状持续存在的24小时药效
- 较低的滥用潜力
可能的不良反应
镇静、头痛、易怒、胃肠症状——通常随时间推移而减轻。治疗初期的罕见风险,如肝损伤或自杀念头,需要及时就医。逐渐减少这些药物的剂量可以减少停药时的并发症。
在考虑药物治疗方案时,请与健康专业人员讨论所有方案和副作用。本文仅作为药物概述,不应视为医疗建议。
心理治疗
各种类型的治疗和支持教会ADHD患者新技能,直接改善他们的心理和行为调节。
这些干预方法解决了与ADHD神经生物学相关的损害方面,这些方面并未仅通过药物治疗来针对。父母培训也包括在内,用于管理有ADHD的儿童。
认知行为治疗
认知行为治疗(CBT)可以帮助识别和转变负面思维模式,如“我就是无法集中注意力,什么也帮不了我”,这些思维会加剧ADHD的困境。
重构自我挫败的想法有助于提高信心,应用CBT中教授的新技能,如:
- 组织系统 – 日程安排、电子提醒、标签、文件管理
- 时间管理 – 将任务分解、安排专注的工作时间
- 规划/优先排序 – 短期和长期目标设定、任务分析
- 自我监控 – 注意力评分表、评估自己的注意力和表现
- 问题解决 – 系统地评估挑战,然后制定行动计划
个人和团体CBT能改善核心症状、情绪调节、生产力、动机和生活满意度,适用于各种ADHD人群。
一项元分析研究了28项研究,表明CBT能够有效减少ADHD的核心症状(注意力不集中、过动、冲动)和情绪症状,如焦虑和抑郁,尤其对成人ADHD有效。
注意事项:
- 实施组织系统和新习惯可能会很费时,因感到不堪重负而辍学的风险存在。
- 过度专注于改变思维可能会增加掩盖行为或情绪抑制,评估持续的内心体验是重要的。
接纳与承诺疗法
接纳与承诺疗法(ACT)是认知行为疗法(CBT)的一种分支,对患有注意力缺陷多动障碍(ADHD)的人来说,可能是一种有价值的治疗方法。通过学习接纳自己的思维和情感而不加评判,ADHD患者可以减少他们挑战带来的情绪影响。
ACT还教授一些技巧,帮助个体与无益的思维脱离,保持当下的专注,培养一个与自我诊断无关的自我感。
此外,通过明确个人价值观并采取有意义的行动,朝着与这些价值观一致的目标努力,ADHD患者可以提高自己的动机、专注力和整体幸福感。
通过自我同情和正念的练习,ACT可以帮助ADHD患者在面对独特挑战时培养更强的韧性和适应能力,最终过上更加充实的生活。
辩证行为疗法
辩证行为疗法(DBT)将认知行为疗法与正念练习和来自禅宗传统的情绪应对技巧相结合,使用激进接纳和忍受痛苦的概念。
DBT在四个方面提供心理技能训练:
- 正念 – 无评判地专注于当下
- 忍耐力 – 以情绪应对技巧面对强烈的情绪
- 情绪调节 – 识别并调整反应
- 人际效能 – 维护自尊和关系
由于ADHD可能影响情绪调节和冲动控制,DBT可能是ADHD管理的一种有益选择。
研究表明 DBT改善ADHD症状以及情绪冲动性,并且对伴随情绪障碍和自杀意念的成人尤其有帮助。
注意事项:
- 激进接纳可能会让有害行为不受责任追究。需要与改变行为相平衡。
- 正念可能会使个体逃避必要的生活责任和需求,而非建立应对技能。
行为疗法技巧
家长、教师和医疗服务提供者可以接受培训,以实施以下策略:
- 积极强化和奖励以加强期望行为
- 对问题行为实施适当的负面后果
- 移除诱因和量身定制的适应措施
这些方法旨在通过频繁的反馈来激励ADHD个体,帮助他们应对延迟强化的困难,并促进环境支持。
常见的行为疗法项目包括:
- 家长培训 – 教授育儿技巧和适应ADHD儿童/青少年问题的行为调整,提高家庭和学校环境中的行为表现。特别关注一致性的纪律和社会/学术发展。
- 课堂管理 – 培训教师提供结构化限制,重定向ADHD的破坏性行为,并通过与个性化行为目标相关的每日报告卡强化学生的行为。
- 儿童技能训练 – 直接辅导孩子/青少年,提高组织能力、社交技能、行为自控,并通过延迟强化来实现最佳效果。最佳效果来自于在自然环境中的练习。
注意事项:
- 过度依赖外部强化可能会阻止内在动机和自律的培养。
- 严格遵循奖励/后果的做法往往在长期内不切实际,不能控制所有环境。
其他干预方法
目前,有关应对ADHD障碍的其他非药物干预方法正在不断出现,但仍需要更多研究来确认它们的有效性和广泛应用的可行性。
正念干预
Dr. Dawn-Elise Snipes解释了正念训练如何有助于改善ADHD症状和执行功能缺陷。
她指出,鼓励个体放慢脚步、更加思考并专注于当下的正念干预方法显示出在注意力调节、冲动控制、组织能力和情绪调节方面的改善。
通常,正念训练会结合环境提示或诱因,提醒ADHD个体自我检查,主动选择明智的反应,而不是自动反应。例如,设置手机提醒进行短暂的正念休息。
此外,正念还包括对哪些环境和情境会激发症状的最佳和最差表现进行自我意识的管理。Dr. Snipes举了她儿子挑选学习地点的例子,来限制分心的刺激并优化他的集中能力。
了解自己的个人节奏、精力水平、最佳表现时间以及注意力或专注力下降的早期警告信号也非常重要。然后,个体可以及时休息或主动切换任务。
使用正念来应对ADHD的核心原则是促进有意识的选择和明智的反应,而不是冲动、习惯性的反应。
根据个体独特的症状和挑战来定制训练非常重要,并且对于有执行功能缺陷的人来说,开始时设定合理的期望。
神经反馈
神经反馈使用来自头皮电极的脑活动模式显示,通常呈现为视频游戏,挑战ADHD患者通过维持注意力控制来改变反馈。
成功地练习自我调节脑波可能会在日常生活中强化类似的注意力技能。
一些证据表明ADHD症状有所减轻,但几乎没有数据确认神经反馈对功能性或持久性改善的有效性。
饮食补充剂
某些维生素、矿物质和氨基酸会影响与ADHD障碍相关的神经递质系统。
每日补充铁、锌、镁、omega-3或S-腺苷甲硫氨酸(SAMe)显示出作为安全的ADHD干预方法的潜力,但需要进一步研究来确定其有效性和适当的剂量。
体育活动
有氧运动可以提高心率,促使神经递质的释放,影响ADHD患者的注意力、认知灵活性和情绪稳定性。
频繁的跑步/活动休息可能会通过提高任务的显著性来改善ADHD学生的课堂行为。许多人在白天去健身房可能也能缓解工作中的不安。
睡眠卫生
许多ADHD患者伴有睡眠障碍,这会加剧日常症状。获得足够的高质量修复性睡眠有助于维持注意力、记忆力和情绪调节。
优化睡眠也能提升治疗效果,增强药物疗效、疗法的接受度和体育活动的耐受性。
建立组织技能
Dr. Dawn-Elise Snipes 解释了组织技能如何帮助管理 ADHD 的症状,如注意力不集中、易分心和执行功能挑战。
她指出,研究发现,明确教授组织技能能够在 ADHD 问题上带来适度改善。
一些有用的组织策略训练示例包括使用检查表、设置系统和为重要物品指定位置,以及创建任务模板或框架。
例如,在进入家门时,为钥匙、包、手机和其他必需品设置一个专用的盒子、篮子或“发射平台”区域,可以帮助记忆、提前规划并避免物品丢失。
背包、项目、购物清单等的检查表可以通过提供外部提示系统来弥补工作记忆和注意力的缺失。任务评分标准可以列出每个要求的组成部分,作为分解复杂任务的支架。
其基本理念是,通过建立习惯、日常安排和结构性支持,可以最小化与组织、执行和遗忘相关的许多常见 ADHD 挫折感。这反过来又能缓解 自尊问题 和动机问题,减少家庭紧张关系。
关键是根据个人的独特需求和困难来定制策略。组织技能训练的目标是为成功奠定基础,而不是突出缺点。它提供了结构和工具,帮助绕过神经系统的弱点。
组织技能和其他策略可以由个人自行实施,或通过 ADHD 教练 来支持那些可能需要外部支持的人。
ADHD 支持小组
ADHD 支持小组将面临相似困境的个体联系在一起,减少孤立感。分享个人经验和成功的策略能够提供动力和实践管理症状的想法。
小组通过来自同样面对 ADHD 挑战的成员的鼓励和同理心促进责任感。这种支持激励着个体坚持治疗,并培养自我同情。
治疗规划和监控
通过跨领域的综合评估来指导制定个性化的 ADHD 管理计划,并监控反应。后续护理根据慢性进展调整治疗方案。
选择合适的初步 ADHD 服务
来自患者、家长、教师和医学专家的反馈有助于识别:
- 症状的严重程度、表现形式以及需要治疗的共病情况
- 药物的处方是否改善了日常功能
- 需要心理或学术帮助的具体能力
- 支持新技能的家庭/学校资源
这些因素决定了治疗开始时所需的服务——通常是药物治疗和/或对家长和教师的 ADHD 行为策略培训。
随时间监控进展
在开始 ADHD 治疗后,定期检查可以确定:
- 是否需要调整药物以提高耐受性或疗效
- 是否出现副作用或依从性问题,需要干预
- 实施的治疗技巧是否能够独立有效应用
- 学到的技能是否成功地在不同环境中泛化
治疗方案应随着神经发育、生活过渡或新出现的障碍,适时调整,以更好地满足需求。
促进泛化和维持
为了获得持久的好处,ADHD 患者需要在自然环境中持续应用训练过的策略和新兴技能,例如:
- 使用计划表和待办事项清单来组织/遵守学校和家庭的截止日期
- 练习在不同朋友群体中不打断地交谈
- 按照处方每天服药,即使没有立即的外部监督
通过体验自我效能和成功带来的自然奖励,强化新形成的 ADHD 定向行为,帮助这些行为持续下去,从而使支持逐渐减少。
特殊考虑
不同年龄段的患者对 ADHD 的治疗有不同的需求,支持每个群体的专业护理需求。
学龄前儿童
在这个群体中,区分神经典型儿童活动和 ADHD 症状的诊断挑战使得很少开具药物。然而,行为困难可以通过早期干预有效解决。
学龄前 ADHD 常见治疗要素:
- 父母培训:教授适应发展的期望和回应,同时在孩子能力变化时提供适应性结构和常规
- 鼓励与同龄人和成人一起玩耍,培养社交技能
- 促进语言发展和自我调节
青少年
青春期的变化与 ADHD 挑战独特地互动,随着对年长学生期望的增加,评估应确定先前的适应措施是否仍能克服当前的障碍。
青少年 ADHD 常见治疗要素:
- 学习/组织技能训练:帮助处理工作量和节奏的复杂性
- 驾驶准备评估:评估风险行为
- 物质滥用预防教育:帮助管理冲动控制困难和同伴暴露
成年人
症状通常类似于童年历史,但需要更新的筛查。污名化延迟了许多成人寻求帮助,尽管他们可能面临显著的障碍。
成人 ADHD 常见治疗要素:
- 心理治疗:帮助应对不足的应对能力和长期功能障碍
- 夫妻咨询:提高沟通能力和维持关系
- 工作辅导和 职场适应:提供支持而不引起负面关注
- 药物:谨慎开具和监控,因滥用风险较高
老年患者
区分终身 ADHD 和新出现的注意力缺陷在老年人中很困难。情绪调节障碍和睡眠障碍也应得到管理。
老年 ADHD 患者常见治疗考虑:
- 审查发病时间和症状过程以及辅助手段,确认诊断
- 根据副作用和药物相互作用的可能性谨慎调整药物
- 提供有关增加的医疗风险的建议,要求进行仔细监测
结论
总之,ADHD 是一种常见的神经发育障碍,通常导致长期显著的功能障碍,但量身定制的基于证据的治疗有助于管理干扰最佳功能的症状和技能缺陷。
最有效的治疗反应通常来自药物治疗和行为治疗的结合,分别针对 ADHD 的生物学和发育方面,制定协调的多模式护理计划。
尽管 ADHD 临床表现存在显著的异质性,但治疗耐受性/反应和各群体的可及性,仍应始终根据个体化的评估指导干预和服务的提供。
治疗规划必须考虑发展阶段、症状特征、共病情况以及可用的支持资源,以成功解决 ADHD 当前的日常障碍,同时帮助建立长期的自我效能,管理持续的困扰。
尽管没有治愈方法,但持续和专注的治疗教会 ADHD 患者如何最小化其对生活各个方面的干扰——学习、工作、养育、关系和健康管理。
在 ADHD 管理中必须小心,不能只是鼓励个体掩盖其 ADHD 症状,因为这本身可能带来问题。应鼓励 ADHD 患者做最真实的自己,同时朝着个人目标努力,并对自己的行为负责。
研究人员继续在 ADHD 的神经生物学和遗传学基础上取得新进展,不断提高诊断准确性,扩展各个年龄段 ADHD 患者的治疗可能性。
参考文献
Abootorabi Kashani, P., Naderi, F., Safar Zadeh, S., Hafezi, F., & EftekharSaadi, Z. (2020). 比较辩证行为疗法与情绪调节对青少年注意力缺陷/多动症症状中的痛苦容忍度和自杀意念的影响。心理成就, 27(2), 69-88。
Daley, D., van der Oord, S., Ferrin, M., Danckaerts, M., Doepfner, M., Cortese, S., & Sonuga-Barke, E. J. (2014). 注意力缺陷/多动症的行为干预:多领域随机对照试验的荟萃分析。美国儿童与青少年精神病学会期刊, 53(8), 835-847。 https://doi.org/10.1016/j.jaac.2014.05.013
Kaplan, G., & Newcorn, J. H. (2011). 儿童和青少年注意力缺陷多动症的药物治疗。儿科诊所, 58(1), 99-120。 https://doi.org/10.1016/j.pcl.2010.10.009
Liu, C. I., Hua, M. H., Lu, M. L., & Goh, K. K. (2023). 基于认知行为的干预对成人注意力缺陷/多动症的有效性超越核心症状:随机对照试验的荟萃分析。心理学与心理治疗:理论、研究与实践。 https://doi.org/10.1111/papt.12455
Neef, N. A., Perrin, C. J., & Madden, G. J. (2013). 理解与治疗注意力缺陷/多动症。收录于 G. J. Madden, W. V. Dube, T. D. Hackenberg, G. P. Hanley, & K. A. Lattal (编辑),APA 行为分析手册,第2卷。将原理转化为实践(第387–404页)。美国心理学会。 https://doi.org/10.1037/13938-015
Pfiffner, L. J., & Haack, L. M. (2014). 针对学龄儿童注意力缺陷/多动症的行为管理。北美儿童与青少年精神病学诊所, 23(4), 731-746。 https://doi.org/10.1016/j.chc.2014.05.014
Rooney, M., & Pfiffner, L. J. (2018). 注意力缺陷/多动症。收录于 J. N. Butcher & P. C. Kendall (编辑),APA 精神病学手册:儿童与青少年精神病学(第417–445页)。美国心理学会。 https://doi.org/10.1037/0000065-019
Safren, S. A., Sprich, S., Mimiaga, M. J., Surman, C., Knouse, L., Groves, M., & Otto, M. W. (2010). 认知行为疗法与放松结合教育支持在药物治疗成人注意力缺陷/多动症及持续症状中的比较:一项随机对照试验。JAMA, 304(8), 875–880。 https://doi.org/10.1001/jama.2010.1192
引用来源
本文翻译自以下网站:
simplypsychology.org
使用声明
本文仅供教育和参考用途。如需转载或引用,请注明出处和作者。
如果你有任何问题或建议,请随时联系微信公众号。